- HOME>
- 未破裂脳動脈瘤
脳動脈瘤とは
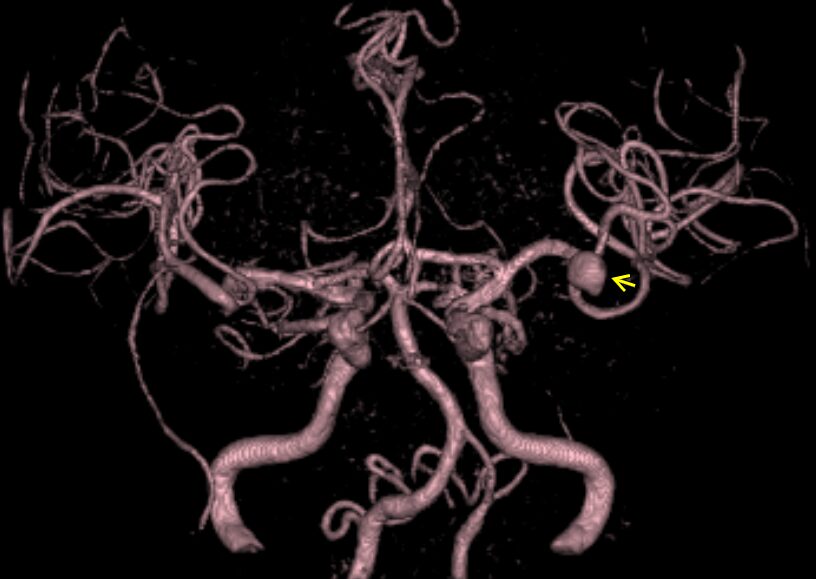
脳動脈瘤とは、脳の栄養動脈の一部が、風船のように膨らんでしまう病気です。脳動脈瘤のふくらみに限界がきて破裂してしまうと、くも膜下出血や脳内出血をきたします。くも膜下出血の原疾患としては最多となる疾患です。
破裂する前の脳動脈瘤(未破裂脳動脈瘤)は、ほとんどの場合、症状がありません。
非常に大きいものや動脈瘤のできる箇所によって、頭痛や物が2重に見えたり(複視)、瞼が下がってくる(眼瞼下垂)などの症状を呈する時もありますが、多くの人は、脳ドックなどで偶発的に発見されます。一般的に脳動脈瘤の保有率は4-5%程度(20-25人に1人)の割合で存在すると言われています。つまりは誰しもがその危険性がある病気なのです。
下記の脳動脈瘤の危険性が上昇する病気の例を挙げます。
脳動脈瘤保有率のリスク
- 常染色体優性多発性嚢胞腎(ADPKD):6.9倍
- くも膜下出血の家族歴:3.4倍
- 脳腫瘍患者:3.6倍
- 下垂体腺腫:2.0倍
- 動脈硬化性病変:1.7倍
- 女性:1.7倍
- 50歳以上:2.2倍
- 日本人、フィンランド人
未破裂動脈瘤の最悪の結果は破裂→くも膜下出血です。
脳動脈瘤破裂の年代別のピークは男性が50歳代、女性は70歳代と報告されています。
破裂の危険因子
※表は左右にスクロールして確認することができます。
| 破裂率 | 大きさ | 部位 | 動脈瘤因子 | 他 | |
|---|---|---|---|---|---|
| ISUIA | 0.78%/年 | 7mm以上 | 後方循環系 | – | 破裂歴 |
| SUAVe | 0.54%/年 | 4mm以上 | – | 多発 | 高血圧症,50歳未満 |
| UCAS | 0.95/年 | 7mm以上 | 前交通動脈瘤 内頚動脈後交通動脈 |
不形成型 | |
| PHASES | 7mm以上 | 前交通動脈瘤 内頚動脈後交通動脈 |
– | 人種,高血圧症,70歳以上,破裂歴 |
その他の脳動脈瘤破裂危険因子
- 過度の飲酒(150g/週)
- 喫煙
- 高血圧
- 瘦せ型
- 閉経後の女性
- 多産婦
- 冬期
*患者さん自身が是正可能なことは、喫煙・過度の飲酒・高血圧管理が重要となります。
脳動脈瘤の年間破裂率
未破裂脳動脈瘤の自然歴(破裂する確率)を追った、日本最大のデータをまとめたUCAS JAPAN(2001年1月~2004年4月:5720例)という論文があります。
脳動脈瘤の部位と大きさで区別して、動脈瘤の1年間の破裂率を算出したデータです。
※表は左右にスクロールして確認することができます。
| 動脈瘤部位 | 3~4mm | 5~6mm | 7~9mm | 10-24mm | 25mm≦ |
|---|---|---|---|---|---|
| 中大脳動脈 | 0.23% | 0.31% | 1.56% | 4.11% | 16.9% |
| 前交通動脈 | 0.90% | 0.75% | 1.97% | 5.24% | 39.8% |
| 内頚動脈 | 0.14% | 0% | 1.19% | 1.07% | 10.6% |
| 内頚動脈 -後交通動脈分岐部 |
0.41% | 1.00% | 3.19% | 6.12% | 100%< |
| 脳底動脈終末 脳底-上小脳動脈 |
0.23% | 0.46% | 0.97% | 6.94% | 100%< |
| 椎骨動脈 椎骨-後下小脳動脈 |
0% | 0% | 0% | 3.49% | 0% |
| その他 | 0.78% | 1.37% | 0% | 2.81% | 0% |
| 合計 | 0.36% | 0.50% | 1.69% | 4.37% | 33.4% |
※引用:The UCAS Japan Investigators:N.Engl.J.Med.366,2474^2482,2012
上の表を解析すると動脈瘤は、大きくなればなるほど破裂の危険性は上昇します。
部位としては、内頚動脈後交通動脈分岐部瘤/前交通動脈瘤/脳底動脈瘤は破裂の危険性が高いことが分かります。上記はあくまで過去のデータの平均値です。
治療法
脳動脈瘤の根本的治療法は手術療法のみです。
大きく分けて動脈瘤の外側からアプローチする①開頭クリッピング術と動脈瘤の内側から治療する②頸動脈的塞栓術(コイル塞栓術)に大別されます。
①開頭クリッピング術
頭皮を切開し、頭蓋骨の一部をいったん外して、顕微鏡を使い、脳の隙間を丁寧に剥離して、目的の動脈瘤にたどり着きます。医療用クリップで、動脈瘤の根元から挟み込むことで、瘤内への血流が入らいないようにして、動脈瘤を消失させる手術です。
主に中大脳動脈や脳動脈の末梢(遠位)に瘤ができた場合や動脈瘤から正常血管が分岐するなど異形な動脈瘤に対して適応となります。
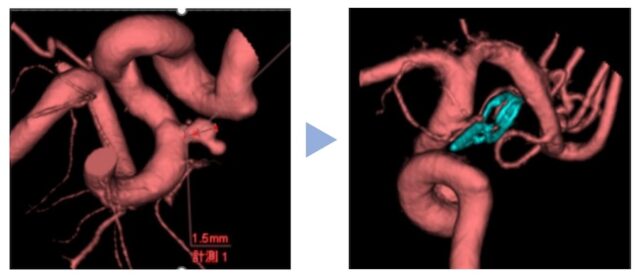
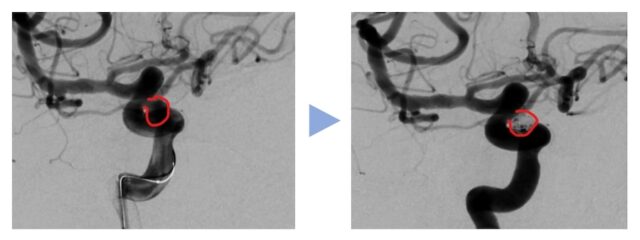
②脳血管内治療
足の付け根の動脈からカテーテルを挿入して、大動脈弓から頸部動脈を介して頭蓋内の脳動脈に到達します。そこから細いカテーテルを動脈瘤内に誘導して、プラチナ合金製のコイルを瘤内に敷き詰めるように留置します。これにより、動脈瘤内に血流が入らなくなることで、動脈瘤の破裂リスクは低減し、事実上、動脈瘤は消失します。
また、ステントやバルーンなどを使用し、治療の安全性や治療効果を高める方法や動脈瘤のできてしまった正常血管に網目の小さいステント(Flow Diverter)を留置して、動脈瘤に触れることなく治療を完遂する方法など、血管内治療の目覚ましい進歩により、治療選択肢が増えてきています。基本的に全ての動脈瘤に対して、治療可能ですが、遠位側(末梢動脈瘤)や動脈瘤から正常血管が分岐するなど異形な動脈瘤に対しては治療が難しいケースがあります。また、何らかの理由で、抗血小板薬(血液をサラサラにする薬)を内服できない患者さんに対しては、治療の適応にならないことがあります。
※表は左右にスクロールして確認することができます。
| 開頭クリッピング | 血管内治療 | |
|---|---|---|
| 手術時間*1 | 長時間(4〜8時間) | 短時間(2〜5時間) |
| 入院期間*2 | 7~10日 | 5~7日 |
| 治療効果 | 長期予後で再発は著しく低い | 開頭術に比して、若干再発率が高い |
| 治療合併症 | 血管内治療により高い | 開頭クリッピングより低い |
| 創部 | 術後の痛みや傷は残る 頭髪の剃毛が必要 |
足の付け根に5㎜程度の切開のみ |
| 多発動脈瘤 | 同一視野内にない時は、 1度の手術では不可 |
1度の手術で複数の動脈瘤治療が可能 |
| 内服薬 | 不要 | 手術の前から血液をサラサラ薬(抗血小板薬)の内服 0-2年間で内服終了 |
*1…手術時間は状況に応じて大きく異なります。あくまで目安です。
*2…入院期間は施設や術後の経過により、変動します。
まとめ
脳動脈瘤は基本的には症状がりません。破裂して発見された時の生命予後は著しく低下しますが、破裂する前の脳動脈瘤(未破裂脳動脈瘤)であれば、高い確率で完治が期待できます。つまり、未破裂脳動脈瘤が発見時に手遅れであるという状況はありません。
治療奏効率も医療機器や技術の進歩により飛躍的に上がっていますので、安心して定期的な脳ドックを受けるようにしてください。
